目次
※本記事は、2025年7月末時点の情報に基づいて記載しております。
電子カルテ情報の標準化とは?

電子カルテ情報の標準化は、医療機関同士の情報共有・連携をよりスムーズにする「全国医療情報プラットフォーム」の取り組みの1つです。
現在、各医療機関では異なるメーカーの電子カルテシステムが導入されており、患者情報の連携に難が生じるケースもあります。そこで、標準化の目的や想定される変化について、以下より解説します。
標準化の目的と背景
電子カルテ情報の標準化が推進される最大の理由は、現在の医療情報システムが抱える相互運用性の問題にあります。
電子カルテの普及状況について令和5年の厚生労働省データでは、一般病院で65.6%、一般診療所で55.0%の普及率となっていますが、運用しているシステムは医療機関によって千差万別です。
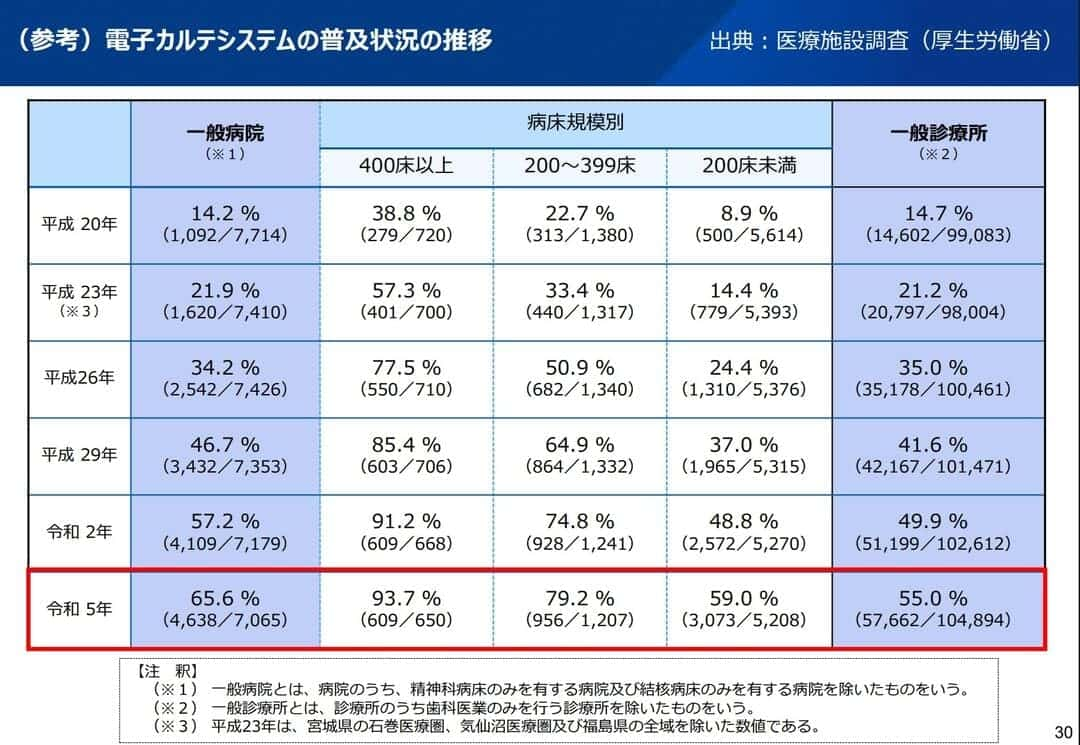
出典:厚生労働省「第3回標準型電子カルテ検討ワーキンググループ資料について(参考)電子カルテシステムの普及状況の推移」
(https://www.mhlw.go.jp/content/10808000/001392965.pdf)
たとえば患者さんを紹介・転院する際、過去の診療記録や検査結果を紙やディスクなどの物理的な媒体で受け渡しするケースがほとんどです。しかし、規格が合わずに読み取れない、時間がかかるなど継続性に支障をきたす場合は少なくありません。
また、同じ検査を複数の医療機関で重複して実施することによる患者さんの身体的・経済的負担の増加や、薬剤の重複投与によるリスクも挙げられます。
以上のような状況を脱する意味において、効率的で安全な医療情報の提供体制構築が急務となっています。
標準化による変化
2025年度からモデル事業がスタートした「電子カルテ情報共有サービス」を通じて、医療現場では大きな変化が期待されます。本サービスでは「3文書6情報」と呼ばれる基本的な医療情報が全国で共有されます。
具体的には「診療情報提供書」「退院時サマリー」「健康診断結果報告書」の3つの文書と「傷病名」「感染症」「薬剤アレルギー等」「その他アレルギー等」「検査」「処方」の6つの情報が対象です。
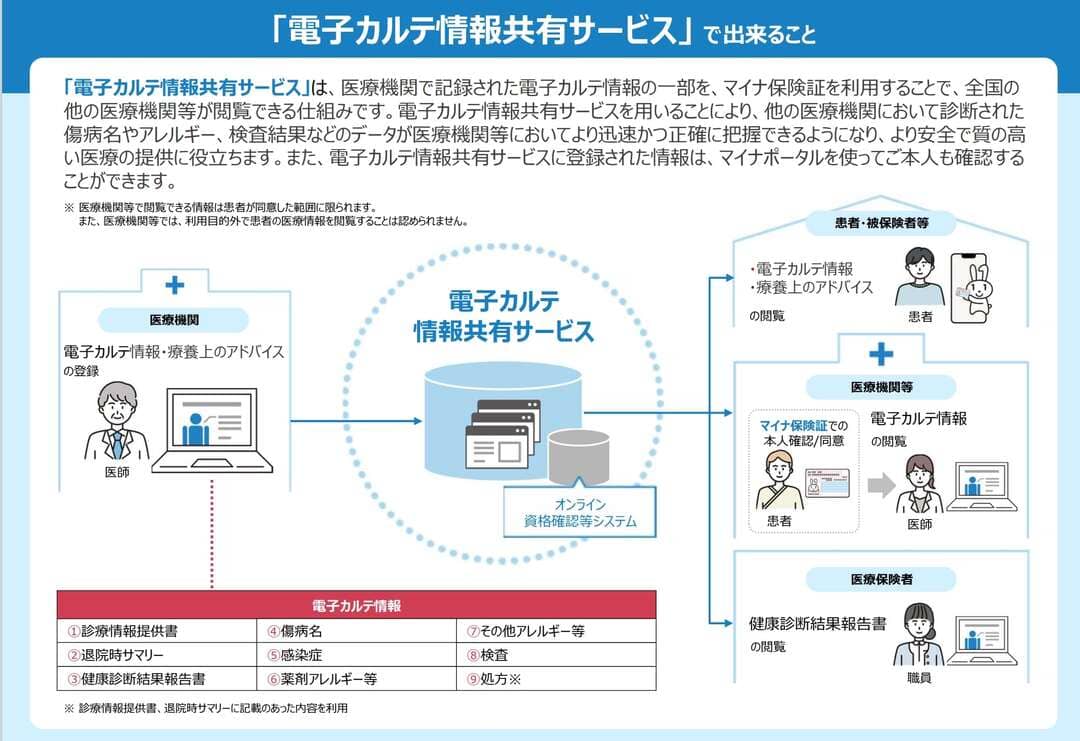
出典:厚生労働省「電子カルテ情報共有サービス概要案内」
(https://www.mhlw.go.jp/content/10800000/001457777.pdf)
患者さんがマイナ保険証を使用することで、全国のどの医療機関でも過去の診療歴やアレルギー情報を瞬時に確認できるようになります。また、救急医療では、マイナ保険証を活用した医療情報の取得・共有が可能な「マイナ救急」のスタートも控えるなど、医療DXによる変化が予定されています。
医療従事者にとっても情報共有の効率化により、より質の高い医療提供に集中できる環境が整備されていくでしょう。
現在動いているα版の中身
現在、政府主導で開発が進められている標準型電子カルテα版は、株式会社FIXERからフューチャーアーキテクト株式会社に引き継がれ設計・開発を担当し、モデル事業が進んでいます。具体的な中身について、解説します。
α版「標準型電子カルテ」の概要
標準型電子カルテのα版は2025年3月からモデル事業がスタートしており、電子カルテ未導入の医科診療所を対象に開発が進められています。α版に搭載される機能は以下のとおりです。
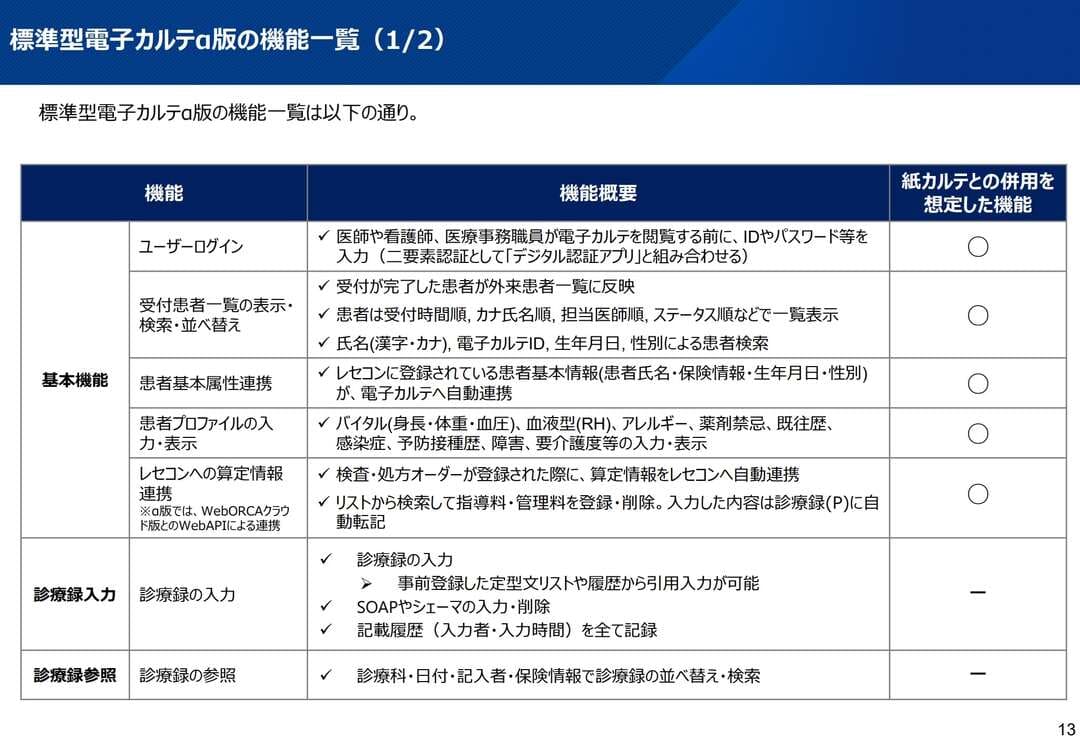

出典:厚生労働省「第3回標準型電子カルテ検討ワーキンググループ資料」
(https://www.mhlw.go.jp/content/10808000/001392965.pdf)
なお、α版は紙カルテ利用中の医師からの要望を踏まえ、紙カルテとの併用もできるよう機能が絞られています。電子カルテメーカーが提供しているシステムと比較すると、レセコン機能の充実度や使いやすさの面で制約があるため、導入を検討する際には、自院の運用にフィットするか確認しておくと安心です。
モデル事業の現状
2025年7月1日に公表された厚生労働省の資料によると、標準型電子カルテα版のモデル事業は当初の予定から延長され、2026年度まで継続される見込みです。
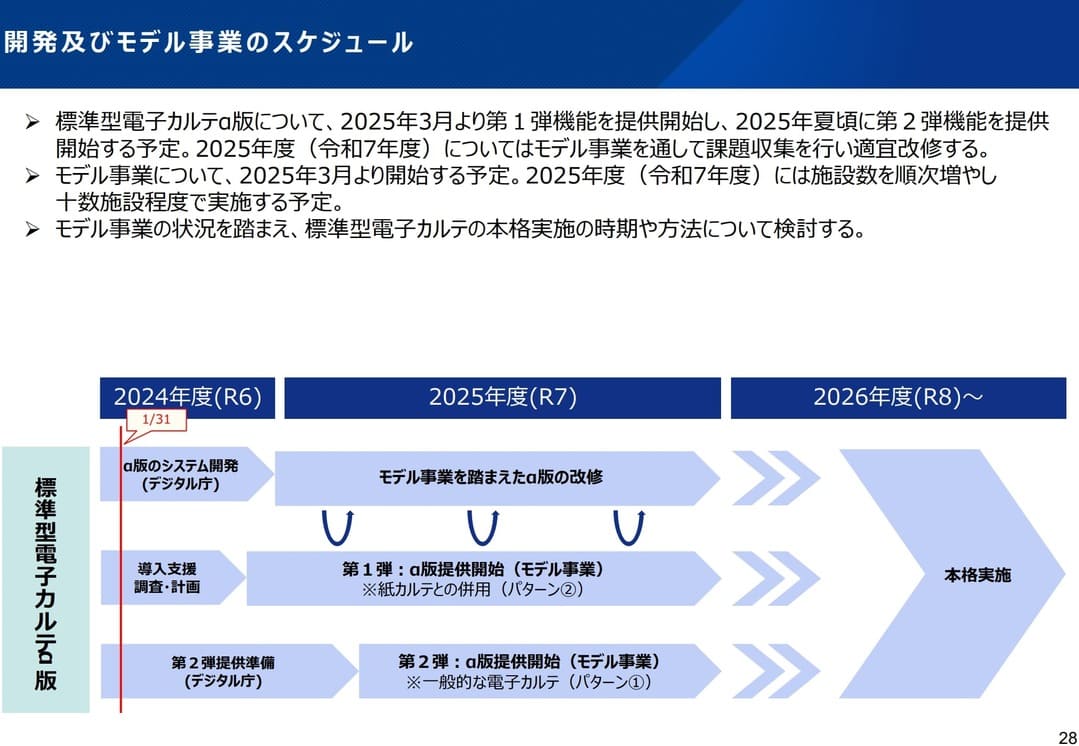
出典:厚生労働省「第3回標準型電子カルテ検討ワーキンググループ資料」
(https://www.mhlw.go.jp/content/10808000/001392965.pdf)
現在、北海道・山形県・茨城県・千葉県・静岡県・石川県・愛知県・三重県・奈良県・宮崎県の10地域でモデル事業が展開されており、各地域の中核病院と連携する診療所での導入が進められています。
予定されているスケジュール
政府の「医療DX令和ビジョン2030」および「経済財政運営と改革の基本方針2025(骨太方針2025)」に基づき、段階的な導入スケジュールと支援策が策定されています。どのような目標が設定され、対応が求められるのかみていきましょう。
標準型電子カルテの普及目標
厚生労働省は「遅くとも2030年までに概ねすべての医療機関において必要な患者の医療情報を共有するための電子カルテの導入を目指す」としています。あわせて、標準化への動きに対応するため、医療機関の状況別に以下の形で整理されています。
| 電子カルテ導入の有無 | 電子カルテ種類 | 今後の対応 |
|---|---|---|
| 導入済み診療所 | オンプレミス型 | 次回システム更新時に標準型電子カルテに準拠したクラウド型への移行 |
| 導入済み診療所 | クラウド型 |
・ 標準型電子カルテに準拠したクラウド型への移行 ・ 共有サービス/電子処方箋に対応したアップデート推進 |
| 未導入診療所 | ― | 標準型電子カルテ導入に向けた支援策の検討・普及の促進 |
| 導入済み病院 | オンプレミス型 | 医療情報化支援基金を活用した次期システム更新時の改修促進 |
| 導入済み病院 | クラウド型 | 共有サービス/電子処方箋に対応するアップデートの促進 |
| 未導入病院 | ― | 標準型電子カルテに準拠したクラウド型への移行 |
参考:厚生労働省「電子処方箋・電子カルテの目標設定等について」
(https://www.mhlw.go.jp/content/10808000/001511375.pdf)
今後の展望と対応のポイント
2025年7月1日公表された厚生労働省の資料によると、今後の対応として以下の重点項目が示されています。
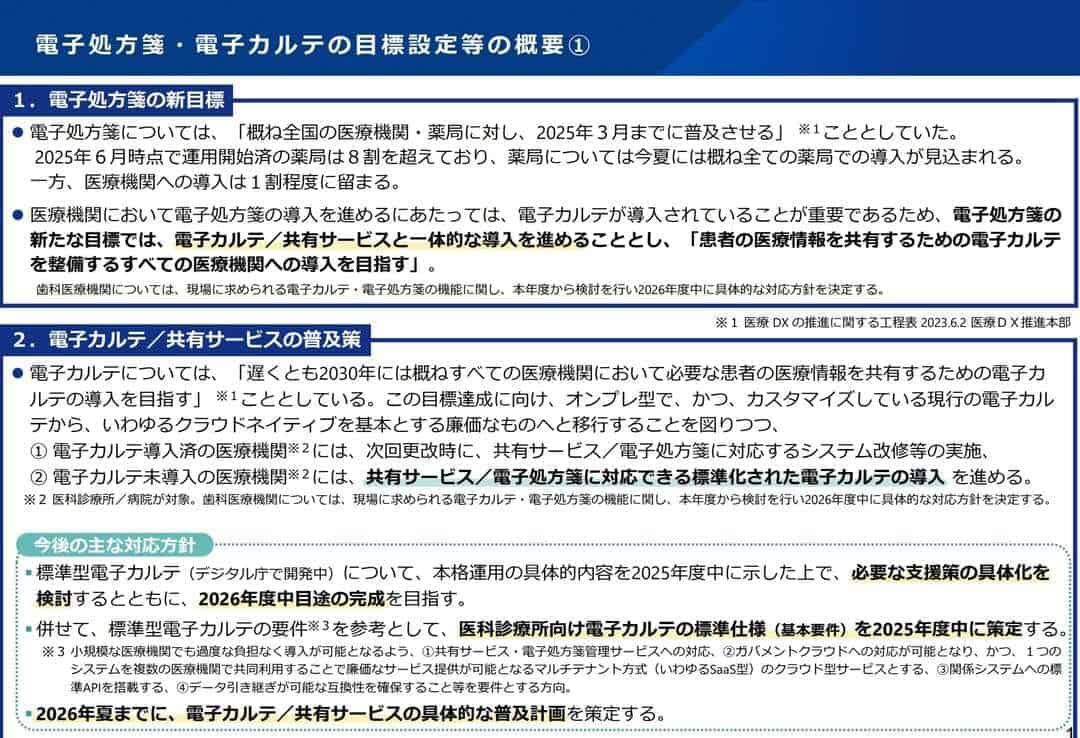
出典:厚生労働省「電子処方箋・電子カルテの目標設定等について」
(https://www.mhlw.go.jp/content/10808000/001511375.pdf)
まず、標準型電子カルテの本格実施に向けた標準仕様の策定と、複数病院での共同利用を前提としたクラウド型システムの整備が急務とされています。
また、医療機関の電子処方箋導入が当初想定より進んでいないことから、電子カルテ情報共有サービスと電子処方箋管理サービスを一体的に推進する方針が示されました。
両サービスを普及し医療DXを推進することから、診療報酬点数の「医療DX推進体制整備加算」などで評価される可能性が考えられます。
医療機関としては、2030年や標準型電子カルテの完成といった待ちの姿勢ではなく、速やかな取り組みによる攻めの姿勢のほうがメリットを得られるでしょう。
標準型電子カルテ(準拠含む)導入による3つのメリット
標準型電子カルテの導入により、従来型の個別カスタマイズされたシステムでは難しいメリットを享受できます。院内業務の効率化につながる部分でもあるため、1つずつみていきましょう。
1.院内外の情報共有がスムーズになる
従来の電子カルテシステムでは、ベンダーごとに異なるデータ形式を使用していたため、医療機関同士での情報交換や共有が困難なケースがありました。
標準型電子カルテでは、国際標準規格HL7 FHIR(エイチエルセブンファイアー)の採用によりデータの入出力形式が統一され、院内外問わず円滑な連携が可能になります。
たとえば、情報共有サービスの「3文書6情報」が効率的に共有されることで、診療の効率性が向上します。また、院内での検査実施時には、電子カルテから患者情報を検査システムに自動連携させることで、入力ミスの削減とシームレスな診療業務の実現が可能です。
さらに、薬局との処方情報共有や介護施設との連携においても、統一された形式での情報交換により、地域包括ケアシステムを後押しする機能も果たすでしょう。
2.システムの導入・移行がしやすくなる
データ形式が規格統一されていない場合、異なるベンダー間でのシステム接続に手間と費用がかかるほか、接続自体が不可能なケースもありました。
標準型電子カルテではデータの規格統一により、システム間の接続が大幅に簡素化され、導入やデータ移行がスムーズに進められるようになります。
とくに、旧システムから新システムへのデータコンバート作業は、コストと時間がかかる代表例です。標準化されたデータ形式であれば比較的短時間かつ低コストでの移行が見込めます。
3.より正確な問診が可能になる
患者さんの転院時に用いられている紙ベースの紹介状では、限られた情報しか共有できず、詳細な病歴や治療経過の把握が困難なケースもありました。
標準型電子カルテを使った電子データによる診療情報の授受により、問診に必要な時間や情報を整理する時間が効率化できます。また、患者さん自身の記憶に頼る必要がなくなるため、情報の欠落や誤りによる医療事故のリスク軽減も期待されます。
標準型電子カルテのデメリット
標準型電子カルテには多くのメリットがある一方で、導入や運用にあたって注意すべきデメリットも含まれます。想定される課題を事前に理解したうえで適切な対策を講じれば、導入の負担軽減も可能です。以下では、主なデメリットと対応策について解説します。
導入・運用コストがかかる
標準型電子カルテの導入には、低コストではあるものの一定のコストが生じます。現在電子カルテを利用している医療機関の場合、システム改修やデータ移行、システム連携などでコストが発生します。
また、標準型を契機に電子カルテを導入する医療機関では、電子カルテ情報共有サービスやオンライン資格確認利用などに必要な運用費用が新たなコストとなります。
コストの負担を軽減するためには補助金の活用が有効です。病院の場合は、電子カルテ情報共有サービス対応に必要な改修に対する補助金が用意されます。診療所であれば、IT導入補助金をはじめ、選択肢は複数あります。以下の記事で内容をまとめているため、ご参照ください。
参考記事:【2025年】診療所の電子カルテ導入に使える補助金完全ガイド
操作方法に慣れるまで時間がかかる
標準型電子カルテを活用するためには、スタッフ全員が操作方法を習得する必要があります。とくに、紙カルテで業務を行ってきた高齢の医師やコンピューターに不慣れなスタッフにとっては、新しいシステムへの適応に相当な時間と労力が必要です。
課題を解決するには、導入前に十分な研修期間を設け、段階的にシステムに慣れていくスケジュールの立案と管理が有効です。
セキュリティ対策が必要になる
電子カルテには患者さんの個人情報や診療情報が大量に保存されているため、紙カルテ以上に厳格なセキュリティ対策が求められます。不正アクセスやウイルス感染により情報漏えいが発生した場合、患者さんのプライバシーが侵害されるだけでなく、医療機関の信頼失墜や法的責任を問われるリスクもあります。
具体的な対策として、アクセス権限の適切な設定・定期的なパスワード変更・ウイルス対策ソフトの導入・データのバックアップ体制構築などが必要です。また、スタッフに対するセキュリティ教育も欠かせません。
以下のセミナーでは、セキュリティに関する具体例を事例を交えて解説しているため、体制構築の参考になさってください。
セミナーはこちらから:クリニックが行うべき4つのセキュリティ対策
停電時・災害時に利用できなくなる可能性がある
電子カルテシステムは電力供給に依存しているため、停電や自然災害が発生した際にはシステムが停止し、診療業務に深刻な影響を与える可能性があります。とくに、サーバーやネットワーク機器が物理的に損傷を受けた場合、復旧までに長期間を要する場合もあります。
リスクを軽減するには、無停電電源装置(UPS)の設置やバックアップサーバーの構築などが有効です。ただし、対策にも限界があるため、緊急時には紙カルテでの診療継続が可能な体制と定期的な訓練で整備しておく必要があります。
標準型に対応した電子カルテの選び方
標準型電子カルテを選定する際は、まずHL7 FHIRという国際標準規格に対応しているかを確認する必要があります。規格に対応した電子カルテであれば、他の医療機関との間で診療情報を漏れなく正確にやり取りできます。
次に検討すべきポイントは、クラウド型とオンプレミス型のどちらを選択するかです。オンプレミス型が最初に普及し大規模病院では主流となっていますが、国としては徐々に標準化が容易なクラウド型への移行を進めている部分があります。
標準化に対応した電子カルテメーカーは、電子カルテ情報共有サービスに対応しているベンダーとして「医療機関等向け総合ポータルサイト」にまとめられ、随時更新されています。必要に応じて参照ください。
なお、ウィーメックス株式会社では、1972年に日本初のレセコンを発売して以来、50年以上にわたり変化する医療制度や診療報酬改定に対応した製品を提供し続けています。
まとめ
電子カルテ情報の標準化は医療機関間の情報連携を強化し、より質の高い医療提供を実現する重要な取り組みです。2030年度までの全国普及を目指して国が推進しており、並行して診療報酬をはじめとする制度変更の動きが激化すると予想されます。
現在電子カルテ未導入の医療機関は、α版の完成を待つだけでなく、HL7 FHIRに対応した電子カルテメーカーの製品に関する情報収集も並行して進めると、制度に関する変化にもスムーズに対応できるでしょう。
まずは自院の現状と将来計画を整理し、適切な電子カルテの情報収集から始めてみてはいかがでしょうか。ウィーメックス株式会社のメディコムシリーズは標準化に対応しています。情報収集の一環として、以下製品ページもご覧ください。














